Καταφυσίτιδα Αχιλλείου Τένοντα & Haglund Deformity (Calcific Invertional Tendinopathy and Calceneal Proncineure Resection)
Η συγκεκριμένη παθολογία προκαλεί οίδημα και έντονο άλγος στο οπίσθιο μέρος του άκρου ποδός στην περιοχή κατάφυσης του αχιλλείου τένοντα, με μόνιμα ενοχλήματα , χωλότητα στην βάδιση και δυσχέρεια ακόμη και στην χρήση υποδήματος, μετά από διάστημα άνω των 6 μηνών.
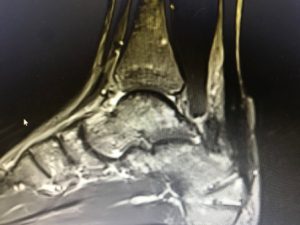
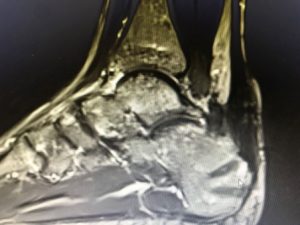
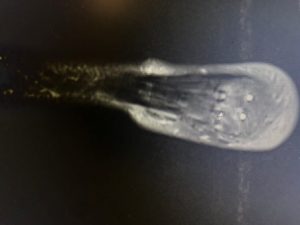
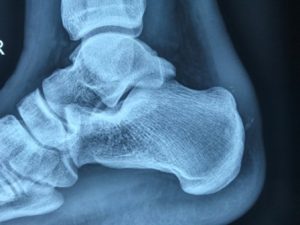
Η παραμόρφωση Haglund‘s είναι η ‘’αυξημένη’’ οπίσθια – άνω γωνία του οστού της πτέρνης και η οποία δημιουργεί μηχανικά ερεθισμό του Αχιλλείου τένοντα και του οπισθοπτερνικού θυλάκου (retracalcneal bursa).
Συχνότερα συμβαίνει σε νέους και ιδιαίτερα σε αθλητές και κάποιες φορές μπορεί να αφορά και τα δυο άκρα.
Αρχικά για τουλάχιστον 6 μήνες η αντιμετώπιση είναι συντηρητική (ΜΣΑΦ , τροποποίηση των υποδημάτων όπως ανύψωση του οπίσθιου τμήματος ή και ανοικτό παπούτσι στο πίσω τμήμα , φυσικοθεραπεία , διατάσεις γαστροκνημίας /Αχιλλείου/Υποκνημιδίου).
Οι εγχύσεις στην περιοχή είναι δυνατόν να καταλήξουν σε ρήξεις τενόντων και λοιμώξεις στην περιοχή, οπότε δεν είναι η ενδεδειγμένη θεραπευτική προσέγγιση.
Όσοι από τους ασθενείς δεν ανταποκριθούν στην συντηρητική θεραπεία μετά το 6μηνο θα τους προταθεί η χειρουργική αντιμετώπιση. Ενδείξεις αποτελούν η εμμονή του άλγους στο οπίσθιο τμήμα του άκρου ποδός, η δυσχέρεια στην καθημερινή και αθλητική δραστηριότητα του ασθενούς μας, η τριβή στο υπόδημα, η αποτυχία στην συντηρητική μέχρι τώρα αντιμετώπιση και τελικά όταν ο χρόνος της συμπτωματολογίας είναι άνω των 6-8 μηνών. Ασθενείς με προβλήματα στο δέρμα της περιοχής, σακχαρώδη διαβήτη, ενεργό φλεγμονή και με περιφερική αγγειακή νόσο, αποτελούν αντένδειξη για την χειρουργική θεραπεία.
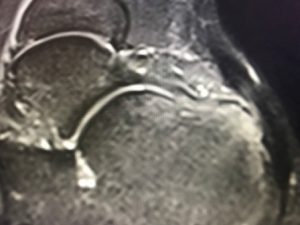
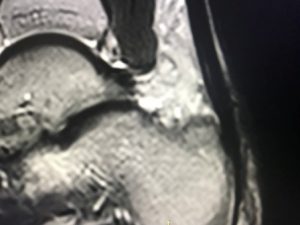
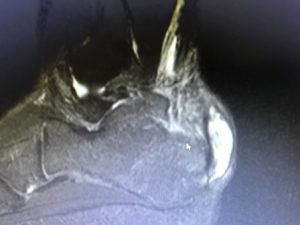
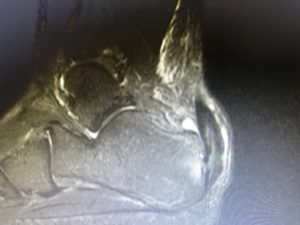
Η πλάγια ακτινογραφία (συχνά και στα 2 πόδια-συγκριτική) και η μαγνητική τομογραφία , ακολουθούν την κλινική μας εκτίμηση και συμπληρώνουν τον προεγχειρητικό σχεδιασμό.
Χειρουργική Τεχνική
Στην ενότητα αυτή θα περιγράψουμε αδρά την τεχνική SpeedBridgerepair, την οποία και εφαρμόζουμε στην πρακτική μας. Κατά την επέμβαση αφαιρούμε το οπίσθιο άνω χείλος του οστού της πτέρνης (Haglund’sresection), αφαιρούμε τα οστεόφυτα, εάν υπάρχουν, από το οστούν της πτέρνης που εισέβαλαν στην καταφυτική μοίρα του αχιλλείου τένοντα, με αποτέλεσμα την μερική ρήξη του αχιλλείου τένοντα και επανακαθηλώνουμε την κατάφυση του τένοντα.
Ο ασθενής μετά την εισαγωγή του στο νοσοκομείο και τον προεγχειρητικό έλεγχο, θα φορέσει ειδική κάλτσα ριζομηρίου στο σκέλος που δεν έχει πρόβλημα, θα μαρκάρουμε το προς χειρουργείο σκέλος και στην συνέχεια θα μεταφερθεί στην χειρουργική αίθουσα. Θα λάβει αναισθησία (γενική, επισκληρίδιο) σε ύπτια θέση και στην συνέχεια θα τεθεί η ίσχαιμος περίδεση στην περιοχή του μηρού, στο σκέλος που θα υποβληθεί στην χειρουργική αντιμετώπιση.
Ακολούθως με προσοχή ο ασθενής τοποθετείται σε πρηνή θέση στο χειρουργικό ‘’τραπέζι’’.
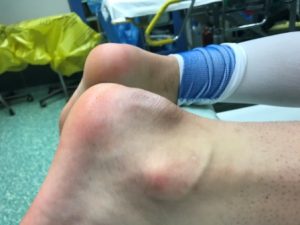
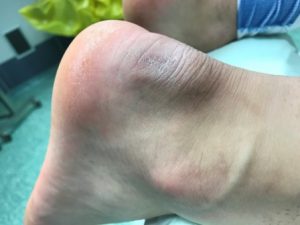
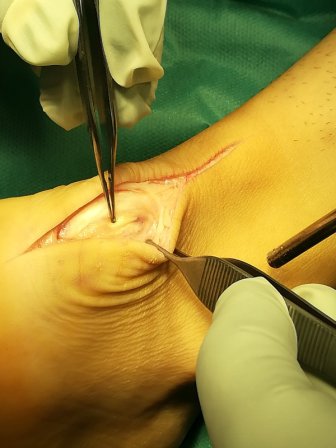
Κάνουμε μια μέση οπίσθια τομή στο κάτω τριτημόριο του Αχιλλείου Τένοντα.
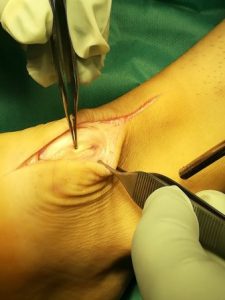
Ο τένοντας διαχωρίζεται στην μέση και απομακρύνεται από το οστεόφυτο της πτέρνας δίκην «L» ή «J», προσπαθώντας να διατηρήσουμε μέρος του τένοντα στο οστούν της πτέρνας, στο πλαϊνό μέρος της κατάφυσής του ακέραιο, οπότε να μην έχουμε πρόβλημα μήκους όταν τον επανακαθηλώνουμε.
Αφαιρούμε μέρος από τον οπισθοπτερνικό θύλακα.
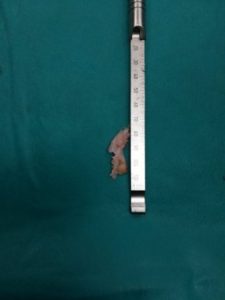
Το οστεόφυτο της πτέρνης και η παραμόρφωση Haglund‘s αφαιρούνται με έναν οστεοτόμο ή με ειδικό πριόνι .
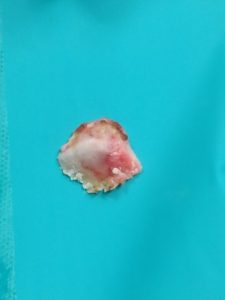
Καθαρίζεται και αφαιρείται ο ινώδης και φλεγμονώδης ιστός από την πάσχουσα περιοχή του τένοντα.
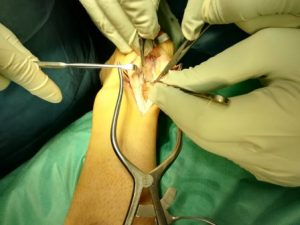
Δημιουργούμε δύο οπές κεντρικότερα περίπου 1cm, από την κατάφυση του τένοντα, όπου τοποθετούνται οι δύο κεντρικές άγκυρες (4,75 mmSwiveLock, PEEK and Biocomposite) εφοδιασμένες με fibertape και περνάμε τα fibertapes δια του τένοντα.
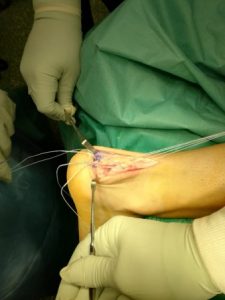
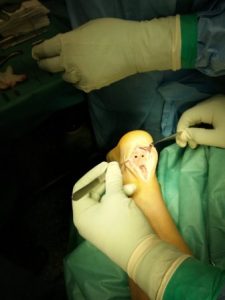
Στην συνέχεια τοποθετούνται οι δύο περιφερικές knotless άγκυρες, 1cm περίπου περιφερικότερα της κατάφυσης του αχιλλείου τένοντα. Λαμβάνουμε το ένα tape από την έσω πλευρά και το ένα σκέλος από την εξωτερική πλευρά και τα βάζουμε στην μία knotless άγκυρα που τοποθετούμε στο έσω χείλος της πτέρνης.
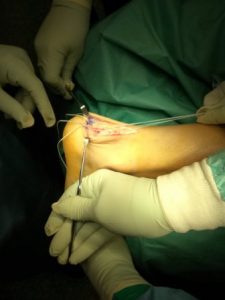
Επαναλαμβάνουμε την ίδια διαδικασία βάζοντας τα δύο σκέλη των tapes στην εξωτερική περιφερική οπή.
Ο τένοντας επομένως επανατοποθετείται και καθηλώνεται με 2 σειρές αγκυροραμμάτων δίκην «double-row» rotatorcuff repair.
Σκοπός μας είναι με την κατασκευή αυτή των τεσσάρων αγκυρών, να σταθεροποιήσουμε τον αχίλλειο τένοντα σε μια μεγάλη περιοχή της πτέρνης, χωρίς να υπάρξει κενό μεταξύ τένοντα και οστού, αυξάνοντας την σταθερότητα και την γρήγορη βιολογική «ενσωμάτωση» του αχιλλείου τένοντα στο οστούν της πτέρνης, επιτρέποντας επιστροφή του ασθενούς σε κανονική δραστηριότητα και σε εύλογο χρονικό διάστημα.
Στην συνέχεια ράβουμε το κεντρικό σχίσιμο του τένοντα (2-0 monοcryl), το υποδόριο και το δέρμα. Ο ασθενής θα νοσηλευθεί για 24 ώρες στο Νοσοκομείο.
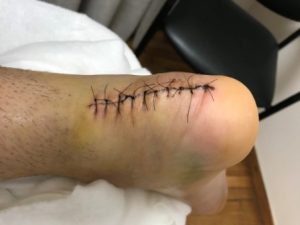
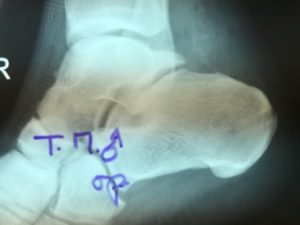
Μετεγχειρητική Περίοδος
Τοποθετούμε έναν πρόσθιο κνημοποδικό νάρθημα, σε ήπια ιπποποδία για ένα διάστημα 2-3 εβδομάδων. Αφαιρούμε τα ράμματα στις 15-18 ημέρες, ενώ το διάστημα αυτό επιθεωρούμε το τραύμα, ανά 4-5 ημέρες. Αντιπηκτική αγωγή ο ασθενής θα λάβει για τουλάχιστον ένα μήνα.
Αποκατάσταση
Στις 3 εβδομάδες αρχίζουμε ήπιες παθητικές κινήσεις στην ποδοκνημική και υπαστραγαλική άρθρωση, ενώ ο ασθενής μας αρχίζει φυσικοθεραπευτική αγωγή, με την καθοδήγηση του θεράποντα ορθοπαιδικού χειρουργού του.
Αλλάζουμε τον νάρθηκα και πλέον τοποθετούμε ειδικό κνημοποδικό νάρθηκα, σε 90 μοίρες, τύπου «μπότας» και με κυρτό πέλμα, αλλά ακόμη ο ασθενής μας και για το διάστημα των πρώτων 5-6 εβδομάδων από το χειρουργείο του δεν φορτίζει το χειρουργημένο του σκέλος. Από το διάστημα αυτό και μετά είναι επιτρεπτή η βαθμιαία μερική φόρτιση του σκέλους, προοδευτικά και για διάστημα που φθάνει και 3 μήνες από την επέμβαση.
Η «μπότα» αφαιρείται στις 10 περίπου εβδομάδες μετεγχειρητικά. Σε όλο αυτό το χρονικό διάστημα στοχεύουμε να έχουμε ήρεμο τραύμα, να μην υπάρχει άλγος και οίδημα στην περιοχή, ο ασθενής μας μπορεί να κάνει στατικό ποδήλατο χωρίς αντιστάσεις, ενώ από τον 2ο μήνα η ισομετρική ενδυνάμωση του τένοντα ενθαρρύνεται, καθώς και η κολύμβηση ιδιαίτερα στους αθλητές.
Πλήρης επάνοδος σε αθλητική δραστηριότητα αναμένεται σε διάστημα άνω των 8-9 μηνών μετεγχειρητικά.
MTKE ΕΙΚΟΝΕΣ MRI